Déclenchement du travail
Table des matières :
- Introduction
- Ballonnet
-
Prostaglandines
3.1 Propess
3.2 Gel de prostine
3.3 Angusta - Syntocinon
- Points sur la Nalbuphine
Sources : oréhane, réseau sécurité naissance, RCP des médicaments ANSM
Introduction
Conditions a vérifier avant le déclenchement :
- Indication du déclenchement validée par l’équipe
- Âge gestationnel
- Présentation fœtale
- Conditions locales connues (score de Bishop)
-
Absence de contre-indication à un accouchement voie basse (placenta
recouvrant, obstacle praevia, présentation dystocique, disproportion fœto-pelvienne
manifeste, récurrence herpétique en cours de poussée vulvaire, CI de l’épreuve du travail …) - Statuts sérologiques, résultat prélèvement streptocoque B
L’évaluation clinique du col de l’utérus est SYSTÉMATIQUE avant tout déclenchement artificiel du travail +++
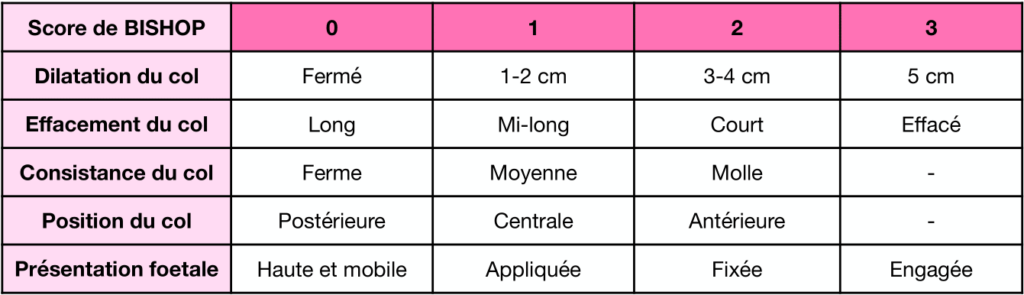
Voir la transcription de l’image
| Score de BISHOP | 0 | 1 | 2 | 3 |
|---|---|---|---|---|
| Dilatation du col | Fermé | 1-2 cm | 3-4 cm | 5 cm |
| Effacement du col | Long | Mi-long | Court | Effacé |
| Consistance du col | Ferme | Moyenne | Molle | – |
| Position du col | Postérieure | Centrale | Antérieure | – |
| Présentation foetale | Haute et mobile | Appliquée | Fixée | Engagée |
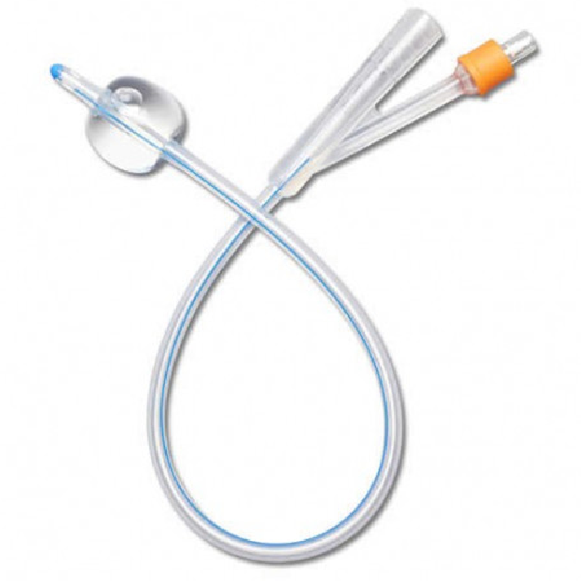
Ballonnet
NB : modèle variable selon les centres
Double ballonnet de Cook : 40 à 80cc dans chaque ballon

Sonde de Foley (sonde à prostate) : 30-50 cc

⚠️Contre Indications :
–Placenta prævia < 20 mm de l’orifice interne
–Métrorragies non expliquées
-Présentation non céphalique
-Infections (VIH, herpès évolutive)
-Cancer du col
-Relative: rupture des membranes
Matériel nécessaire :
-Ballonnet +/- guide sur le Cook
-Spéculum
-Pince longuette/tampon
-Compresses, Bétadine
-Gants stériles
-Dispositif collant type Tegaderm
-Seringues (à préparer avec la quantité nécessaire de sérum physiologiue selon le ballonnet)
-Sérum physiologique

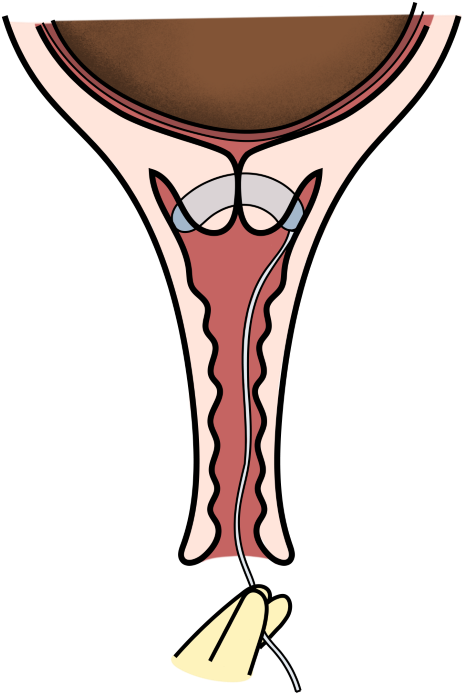
Technique de pose :
- Patiente en position gynécologique, vessie vide (2 intervenants dans l’idéal)
- Exposition du col, désinfection avec la compresse bétadinée
- Introduction aseptique de la sonde : préhension avec une pince (si Foley) ou aide avec le guide (si Cook), le (les 2 si Cook) ballonnet(s) sont introduit(s) au-delà de l’orifice interne
- Gonflage au sérum physiologique du ballonnet utérin ⇢ embout rouge « U » (pour Utérin) progressif jusqu’à 80 ml si Cook / embout coloré jusqu’à 50 ml si Foley
- Traction douce jusqu’à voir apparaître le 2e ballonnet si Cook (le 1er ne doit pas être visualisé) ou sentir le ballonnet venir buter contre l’orifice interne si Foley
- Retrait du spéculum
- Seulement si ballonnet de Cook : Gonflage au sérum physiologique du ballonnet vaginal ⇢ embout vert « V » (pour Vaginal) à 80 ml
- Fixation de la sonde sur la cuisse
NB : Le ballonnet peut être laissé en place 12 à 24h maximum, il peut être amené à tomber de lui même si le col se dilate
Attention : Bien surveiller la diurèse car il existe un risque de rétention aiguë d’urines
Astuce : La pose d’un ballonnet n’est pas un geste agréable mais il ne doit pas non plus être douloureux. Si une douleur apparait de façon brutale lors du gonflement du ballonnet il ne faut pas hésiter à le dégonfler et le replacer car il est probablement positionné en intracervical. On peut aussi s’aider d’une sonde d’échographie pour visualiser le ballonnet gonflé.
Prostaglandines
PGE2 (dinoprostone, voie vaginale) : Prostine / Propess
PGE1 (Misoprostol, PO) : Angusta
Indication : induction de la maturation cervicale à partir de 36 SA
⚠️Contre-indications générales :
-Hypersensibilité à la substance active ou à l’un des excipients
-Lorsque le travail a démarré
–Souffrance fœtale suspectée ou confirmée avant le déclenchement
-Utérus cicatriciel
–Placenta praevia ou saignement vaginal inexpliqué après 24 semaines de grossesse
-Contre-indications à un accouchement par voie basse
-Utilisation concomitantes à des ocytociques
-ATCD de chirurgie utérine majeure type césarienne ou myomectomie; souffrance fœtale
suspectée ou confirmée; ATCD de plus de trois accouchements à terme (Dinoprostone); ATCD de chirurgie ou de rupture du col
NB : A utiliser avec précaution en cas de glaucome, asthme, grossesse multiple (aucune étude n’a été réalisée dans ce cas), rupture des membranes
Surveillance/précautions :
-Surveillance vitalité fœtale/activité utérine (ERCF pendant 2h après la pose puis de façon discontinu)/état du col
-Après la dernière dose, il est recommandé de respecter un intervalle de temps d’au moins 6 heures avant l’utilisation d’ocytociques
Effets indésirables :
–Anomalies du rythme cardiaque fœtal
–Hypertonie utérine
–Dépression respiratoire du nouveau-né avec score d’Apgar inférieur à 7 à 5 minutes
-Nausées, vomissements et diarrhée
-Rares cas de coagulation intra-vasculaire disséminée (CIVD)
Indications de retrait/arrêt :
–Hypertonie utérine
–Rupture spontanée ou provoquée des membranes
-Signe de souffrance fœtale
–Événements indésirables systémiques de la PGE2 survenant chez la mère
Propess
Composition :
–Dinoprostone 10 mg
-Système de diffusion vaginal
-Libération d’environ 0.3 mg/heure de dinoprostone (Prostaglandine E2) sur 24 heures
Administration :
-Introduction au fond du cul-de-sac postérieur du vagin
-Possibilité d’utiliser de petites quantités de lubrifiants hydrosolubles pour faciliter l’insertion du système
-Une fois le système de diffusion vaginal inséré, le ruban de retrait doit être laissé visible à la vulve
-Après insertion, la patiente doit rester allongée pendant 20 à 30 minutes
NB : pas d’AMM pour l’administration d’un 2e Propess après 24h de pose (non étudié)
Retrait : peut être retiré rapidement et facilement en tirant doucement sur le ruban de retrait
Gel de Prostine (Analogue de la Prostaglandine E2)
Composition :
–Dinoprostone 0,5 mg pour une seringue pré remplie
–Gel stérile intracervical
Administration :
-
Dose initiale : 1mg dans le cul de sac vaginal postérieur (oréhane) / intracervical strict à 1 cm au dessus de l’orifice externe du col (ANSM)
NB: Après administration du gel, la patiente doit rester en décubitus dorsal au minimum 1 heure,
afin d’éviter toute expulsion du gel -
Réévaluation H6 :
-Si pas de réponse à la dose de 1mg : dose supplémentaire de 2mg
-Si bonne réponse à la dose de 1 mg possibilité d’ajouter 1 dose de 1mg pour accroitre la
réponse à la dose initiale
Retrait : rinçage à l’eau, pas d’antidote spécifique
Misoprostol-Angusta
Composition :
–Angusta 25μg
–Comprimé non enrobé

⚠️Contre-indications spécifiques : insuffisance rénale (DFG < 15 ml/min/1,73 m2)
Administration :
–25μg toutes les 2h ou 50μg toutes les 4h
–Maximum 200μg/24h (soit 8cp)
-Possibilité d’une nouvelle boîte si col défavorable et absence de mise en travail 24h après le 1er cp
Syntocinon
Administration :
–5 UI d’ocytocine dans 500 ml de glucosé à 5% en SAP ou pompe avec valve anti-reflux.
ERCF en continu, tocométrie efficace
-Débuter à 12 ml/h, soit 2 mUI/min.
-Attendre 20 à 30 minutes entre chaque palier.
–Ne pas dépasser 120 ml/h ou 20 mUI/min.
-Employer la dose la plus faible possible pour obtenir 3 à 4 CU / 10 min.
–Limiter les doses et les débits en cas d’utérus cicatriciel (demi dose par rapport à un utérus non cicatriciel)
–Arrêter en cas d’anomalies du RCF ou d’hypercinésie de fréquence.

Voir la transcription de l’image
Administration de l’ocytocine
- Titre : Administration de l’ocytocine au cours du travail
- Tableau : Un tableau coloré présente différentes doses d’ocytocine (5 UI dans 500 ml de glucose 5%) et les débits correspondants (en mUI/min et en ml/h). Les débits augmentent progressivement, indiqués par des couleurs allant du jaune clair au rouge foncé.
- Recommandation : Une note importante indique qu’il faut attendre au minimum 30 minutes entre chaque augmentation de débit.
Voir la transcription de l’image
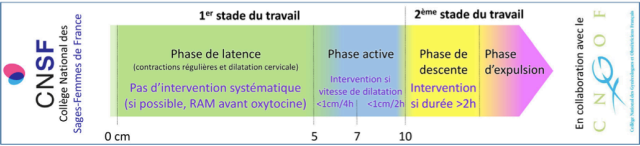
Stades du travail
- Titre : 1er stade du travail et 2ème stade du travail
-
Schéma : Un schéma représente les différentes phases de chaque stade :
- Premier stade : Phase de latence (contractions irrégulières), phase active (contractions régulières et dilatation du col)
- Deuxième stade : Phase de descente et phase d’expulsion
- Indications : Des indications sont données sur les interventions possibles en fonction de l’avancement du travail (par exemple, administration d’ocytocine si la dilatation est lente).
Légende générale :
Date : L’étude est datée de 2016.
Logo CNSF : Le logo du Collège National des Sages-Femmes de France est présent en haut du document.
Renseignements sur la NALBUPHINE
Antalgique souvent utilisé lors d’un mise en travail spontané ou d’un déclenchement artificiel du travail

Voir la transcription de l’image
IVL sur la NALBUPHINE (Nubain)
= Ampoule de 20 mg/2 mL, Point IVL sur la NALBUPHINE (Nubain)
- Antalgique souvent utilisé lors d’un mise en travail spontanée ou d’un déclenchement artificiel du travail
- Enregistrement du RCF pendant 30 min, doit être normal pour administrer la Nalbuphine,
Posologie : toutes les 4 à 6 heures, 1 ampoule à diluer dans une perfusette de sérum salé isotonique, en IVL sur 20 min
- 10 mg correspondent à 50-70 kg
- 15 mg correspondent à 70-90 kg
- 20 mg et 90 kg
Dans la mesure du possible, réduire son utilisation à plusieurs heures avant la pose d’une ALR et/ou de la naissance
Surveillance :
- Maternelle:
- TA, FC, FR, SpO2 toutes les 2h
- Avis médical si SpO2 < 95% et/ou FR <10/min
- Fœtale : ERCF à 3 heures
Effets indésirables :
- Fœtaux : (à la naissance, rares): dépression respiratoire, apnée, hypotonie transitoire
- Maternels : somnolence, vertiges, nausées, sueurs, sécheresse buccale, céphalées si vomissements: Ondansetron (Zophren) 4 mg en IVD
- Surdosage :
- Clinique: dépression respiratoire = somnolence non stimulable, fréquence respiratoire (FR) <10/min et/ou saturation en oxygène (SaO2) <94%
- Antidote: Naloxone (Narcan) IV: bolus de 2 ml par 2ml de la solution diluée (une ampoule de 0,4mg dans 9 ml d’eau pour préparation injectable)
NB: pas de contre indication à l’allaitement si administration dans les heures précédant la naissance
Déconseillé :
- Prématurité <37 SA
- Multipare (col favorable Bishop>6)
- Grossesse gémellaire
- Toxicomanie
- A éviter si accouchement prévisible dans les 2h suivant son administration
Contre-indications :
- Prématurité <34 SA
- Pathologie fœtale (RCIU, anémie)
- Anomalies du RCF
- Syndrome abdominal douloureux non dignostiqué
- LA teinté
- Pré-éclampsie
- Hypersensibilisation à la nalbuphine
- Association à d’autres morphiniques et antidépresseurs du SNC
- OH chronique
- Insuffisances rénale et hépatique